Approfondimenti |
|
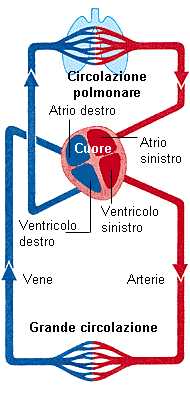 Nel sistema circolatorio il sangue, spinto dalla pompa cardiaca, raggiunge gli organi tramite il sistema arterioso e, dopo aver perfuso i tessuti, ritorna al cuore tramite il sistema venoso.
Poichè lo 0,5% del contenuto ematico è drenato dai vasi linfatici, le vene trasportano il restante 99,5%.
Nel sistema circolatorio il sangue, spinto dalla pompa cardiaca, raggiunge gli organi tramite il sistema arterioso e, dopo aver perfuso i tessuti, ritorna al cuore tramite il sistema venoso.
Poichè lo 0,5% del contenuto ematico è drenato dai vasi linfatici, le vene trasportano il restante 99,5%.
Caratteristiche peculiari delle vene sono:
- essendo un sistema a bassa pressione i vasi sanguinei venosi, rispetto alle arterie, hanno una parete molto più sottile e non posseggono generalmente alcuna tonaca muscolare; quest'ultima è infatti presente solo nelle vene più grosse (con calibro di ca. 1 mm);
- grazie alla parete sottile associata al grosso lume, il vaso venoso è in grado di immagazzinare grosse quantità di sangue; in condizioni di equilibrio del bilancio idrico infatti,
il 60-70% di tutto il sangue (che in un adulto ha un volume totale di ca. 5 litri) si trova nel sistema venoso del grande circolo e un ulteriore 5% è nelle vene polmonari del piccolo circolo,
ciò consente al sistema venoso di fungere da vitale tampone riguardo la regolazione del volume idrico corporeo e della pressione e volume sanguinei
(il circolo venoso accumula in primis acqua e sali introdotti con la dieta, evitando di interessare la pressione arteriosa, e fornisce acqua all'organismo e al circolo arterioso in caso di necessità: emorragia, sudorazione eccessiva ecc.);
- data la loro struttura, le vene sono comprimibili, tramite la contrazione muscolare, dalla fascia connettivale e aponeurosi (o aponevrosi), all'interno delle logge muscolari (vene profonde),
e da cute e sottocute nel caso delle vene superficiali (vene extra-fasciali); quest'ultime vengono utilizzate come percorso alternativo (shunt) esterno in caso di ostruzione del circolo profondo;
- quasi tutti i vasi venosi contengono speciali valvole (valvole bicuspidi o a nido di rondine), simili alle valvole semilunari del cuore, a senso unico ossia
che orientano la corrente ematica verso il cuore impedendone il reflusso; tali valvole risultano spesso assenti nelle vene perforanti.
 Vari sono i meccanismi che consentono il deflusso venoso (e linfatico) in direzione profonda e centripeta e riguardano la struttura ossea, le fasce muscolari, le fasce connettivali perivascolari e le valvole venose sopracitate.
Le forze che intervengono in tale funzione si dividono in:
Vari sono i meccanismi che consentono il deflusso venoso (e linfatico) in direzione profonda e centripeta e riguardano la struttura ossea, le fasce muscolari, le fasce connettivali perivascolari e le valvole venose sopracitate.
Le forze che intervengono in tale funzione si dividono in:
- forze aspirative (aspirazione centripeta tramite gli atti respiratori e il rilascio muscolare);
- forze propulsive (pressione arteriosa residua nel microcircolo, pulsazione arteriosa adiacente alle vene, spinta plantare, contrazione muscolare in particolare dei muscoli del polpaccio).
L'azione di queste forze varia in base alla postura. Nella stazione eretta immobile, il peso della
colonna di sangue che va dall'atrio destro del cuore al malleolo tibiale (interno) corrisponde alla pressione presente nelle vene distali degli arti inferiori (ca. 90 mm Hg a livello del malleolo), mentre è ca. zero a livello dell'atrio destro con le vene della testa e della metà superiore del collo collassate.
In queste condizioni, infatti, data la carenza di reflusso venoso, le valvole venose non vengono attivate (i lembi valvolari fluttuano liberamente nel lume venoso; essi vengono chiusi da un reflusso venoso fisiologico di ca 30 ml/min) e il ritorno venoso delle vene profonde degli arti inferiori (vena tibiale, peroniera, femorale ecc.) è sospinto dall'onda pulsatoria delle arterie che decorrono parallele e adiacenti alle rispettive vene.
Come conseguenza di tutto ciò, in posizione eretta e ferma, il calibro e la pressione delle vene superficiali è massimo favorendo così l'insorgenza di ectasie (dilatazioni venose), varici (dilatazioni associate a allungamento tortuoso) e telangiectasie.
Tale fenomeno, in un circolo vizioso degenerativo, sarà tanto più importante quanto maggiore sarà il diametro del vaso venoso.
Al contrario, in posizione supina, pressione e calibro delle vene diminuiscono man mano che gli arti inferiori vengono sollevati sopra il piano del cuore.
Durante la marcia, invece, ad ogni passo avviene una vera e propria spremitura muscolare delle vene, con conseguente attivazione delle valvole venose, che riduce la
pressione venosa a livello malleolare a 20-30 mm Hg.
La deambulazione e la posizione orizzontale con gli arti superiori sollevati quindi facilitano il deflusso venoso e linfatico.
Riguardo la posizione orizzontale è bene chiarire che studi sui malati allettati dimostrano che essa determina stiramento e compressione della vena poplitea (posta posteriormente al ginocchio),
compressione della giunzione femoro-iliaca al passaggio sul legamento inguinale, compressione, a livello addominale, della vena iliaca
comune sinistra contro il rachide lombare da parte dell'arteria iliaca comune destra (sindrome di Cockett),
compressione, in caso di flessione forzata del piede sulla gamba (per letto troppo corto, gesso ecc.), dell'anello del soleo (muscolo del polpaccio) con conseguente compressione venosa contro la inestensibile membrana interossea.
Pertanto, la posizione ideale a letto risulta supina (pancia in su) con leggera flessione della gamba sulla coscia e della coscia sull'addome.
Ciò è facilmente ottenibile posizionando dei cuscini sotto il materasso, tra ginocchio e piedi, o, meglio ancora, tramite reti da letto snodabili. Studi elettromiografici hanno confermato che tale posizione facilita il rilassamento delle catene muscolari, in particolare quella posteriore,
risultando così in assoluto la miglior posizione per dormire e riposare oltre che, quando possibile, per la degenza.
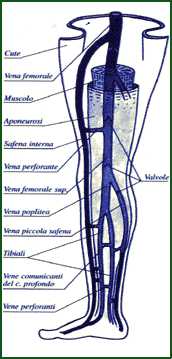
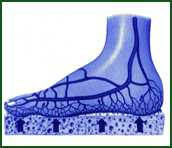 Il sistema venoso degli arti inferiori è rappresentato dalle vene plantari superficiali (note come suola di Lejars),
dalle vene plantari profonde e dalle vene superficiali dorsali del piede da cui originano le vene safene superficiali (grande e piccola safena) che sono messe in comunicazione con le vene profonde (vena tibiale, peroniera, femorale ecc.) attraverso le vene perforanti.
Il piede, la caviglia e i muscoli del polpaccio formano il cuore periferico formando un'unità anatomo-funzionale.
Il meccanismo di questa pompa periferica è il seguente: durante la marcia l'uomo scarica il suo peso
sull'avampiede e sulla suola venosa di Lejars, il sangue in essa contenuto viene così spremuto in
direzione profonda e centripeta (verso il cuore), la contrazione dei muscoli del polpaccio (tricipite surale), in particolare, e dei muscoli della loggia anteriore della gamba,
durante il movimento di flesso-estensione plantare, imprime velocità alla massa sanguinea e la porta nel
sistema popliteo, al passo successivo la flessione del ginocchio favorisce lo svuotamento nella vena poplitea che rappresenta
la più importante via di drenaggio verso il sistema venoso profondo della coscia ove entrano poi in funzione i meccanismi di pompa più prossimali.
Il sistema venoso degli arti inferiori è rappresentato dalle vene plantari superficiali (note come suola di Lejars),
dalle vene plantari profonde e dalle vene superficiali dorsali del piede da cui originano le vene safene superficiali (grande e piccola safena) che sono messe in comunicazione con le vene profonde (vena tibiale, peroniera, femorale ecc.) attraverso le vene perforanti.
Il piede, la caviglia e i muscoli del polpaccio formano il cuore periferico formando un'unità anatomo-funzionale.
Il meccanismo di questa pompa periferica è il seguente: durante la marcia l'uomo scarica il suo peso
sull'avampiede e sulla suola venosa di Lejars, il sangue in essa contenuto viene così spremuto in
direzione profonda e centripeta (verso il cuore), la contrazione dei muscoli del polpaccio (tricipite surale), in particolare, e dei muscoli della loggia anteriore della gamba,
durante il movimento di flesso-estensione plantare, imprime velocità alla massa sanguinea e la porta nel
sistema popliteo, al passo successivo la flessione del ginocchio favorisce lo svuotamento nella vena poplitea che rappresenta
la più importante via di drenaggio verso il sistema venoso profondo della coscia ove entrano poi in funzione i meccanismi di pompa più prossimali.
 Fra i tanti fattori indicati come concausa della patologia venosa, il disordine posturale è oggi considerato il principale poichè è in grado di racchiudere in se tutti gli altri.
Infatti, molte problematiche relative agli arti inferiori quali, dolore, pesantezza, edema (gonfiore), formicolii, microemorragie, crampi notturni, senso di freddo o "irrequietezza", dolore all'inguine, sono in realtà frequentemente legati alla postura e non a problemi propri del sistema circolatorio.
Fra i tanti fattori indicati come concausa della patologia venosa, il disordine posturale è oggi considerato il principale poichè è in grado di racchiudere in se tutti gli altri.
Infatti, molte problematiche relative agli arti inferiori quali, dolore, pesantezza, edema (gonfiore), formicolii, microemorragie, crampi notturni, senso di freddo o "irrequietezza", dolore all'inguine, sono in realtà frequentemente legati alla postura e non a problemi propri del sistema circolatorio.
Tutte le condizioni parziali o totali di ipotonia, ipertonia e retrazione muscolare creano un'alterazione circolatoria.
Di particolare importanza, dato il ruolo fondamentale svolto dal polpaccio come pompa periferica, è la retrazione spesso presente a danno dei suoi muscoli i quali, nel tentativo continuo
del piede di aggrapparsi a un terreno a noi non fisiologico, quale è quello piano,
sono costretti a un eccessivo e disarmonico carico di lavoro.
Un bilanciamento corporeo scorretto può provocare nel tempo un imbrigliamento di vene e vasi linfatici. Flessioni ed estensioni croniche possono creare compressioni a livello del canale inguinale, calcaneare, dell'orifizio della membrana interossea, dell'anello del muscolo soleo, dell'arcata dei muscoli flessori del primo dito ecc.
In particolare, occorre considerare la presenza del nodo vascolare e nervoso situato a livello del malleolo tibiale (interno) che risulta cruciale per il ritorno venoso. Esso, come spesso accade, se sottoposto a tensioni per squilibri posturali (piede in appoggio in eversione) non riesce a svolgere fisiologicamente la sua funzione. Ad aggravare la situazione è spesso concomitante una respirazione non fisiologica con inadeguato utilizzo del muscolo diaframma (che riveste un fondamentale ruolo come pompa per la circolazione di ritorno tramite l'azione di pressione-depressione sugli organi toracici e addominali).
Il ritorno del sangue venoso è un movimento a parametri multipli a dinamica elicoidale che coinvolge ossa, muscoli e articolazioni. Occorre normalizzare i blocchi meccanici, viscerali, nervosi e vascolari per permettere ai fluidi corporei di scendere e salire liberamente ossia senza
dover trovare, in maniera poco fisiologica, vie e spazi alternativi (shunt). I problemi circolatori venosi sono in realtà l'espressione terminale di un lungo processo degenerativo endogeno (dovuto a cause interne) e esogeno (di derivazione esterna).
In condizioni patologiche (stasi e insufficienza venosa, trombosi, flebiti ecc.) si può avere compromissione del circolo profondo (trombosi e alterazione delle valvole), del circolo superficiale (varici e alterazione delle valvole) o di entrambi.
Per ridurre le conseguenze fisiopatologiche dell'insufficienza venosa cronica occorre agire migliorando la funzione delle valvole e contemporaneamente l'attività delle pompe muscolari.
Ciò può essere ottenuto con l'utilizzo di apposite calze, di plantari ergonomici, di massaggi circolatori (linfodrenaggio) e di esercizi fisici riabilitativi specifici, rieducazione respiratoria ed eventualmente di farmaci flebotonici, che agiscono sul tono della parte venosa.
La strategia chirurgica e sclerosante è normalmente da considerarsi in ultima analisi.
Strumenti diagnostici di fondamentale importanza risultano essere l'ecocolordoppler (metodo diagnostico per la determinazione della velocità del flusso sanguineo mediante l'impiego di ultrasuoni,
metodica altamente affidabile nella diagnosi delle trombosi venose profonde in quanto consente
la definizione della sede e dell’estensione dell’occlusione venosa e l’analisi del grado di compattezza,
organizzazione e aderenza del trombo) e la pletismografia (tecnica diagnostica che rileva le variazione di volume di una parte del corpo indotte dalle variazione del proprio contenuto di sangue; riveste fondamentale importanza nello studio dei disturbi della circolazione periferica, inclusi i piccoli capillari).
 Riguardo la prevenzione, che deve diventare sempre e comunque l'obiettivo primario da ricercare, dei disturbi circolatori è consigliabile:
evitare di stare in piedi fermi per lunghi periodi di tempo (se si è obbligati a farlo per questioni professionali, alzarsi spesso sulle punte dei piedi per attivare la pompa muscolare del polpaccio),
intervallare camminate di almeno 5 min a periodi in cui si sta seduti o in piedi per lungo tempo e, in generale, camminare più a lungo possibile (meglio se su terreni naturali ovvero sconnessi),
usare scarpe comode con all'interno un plantare ergonomico e, se necessario, abbinare un bite (ortotico) nell'ambito di un programma di rieducazione posturale, in modo da correggere postura e deambulazione, verificare ed eventualmente correggere la propria modalità di respirazione, evitare sport e attività che aumentano eccessivamente la pressione addominale (sollevamento pesi) e con troppi salti e saltelli ossia che fanno rimbalzare la colonna di sangue sulle valvole venose (corsa prolungata, pallavolo, pallacanestro, aerobica, acquagym ecc.) in quanto a lungo andare sono in grado danneggiarle, preferire attività fisiche moderate "morbide" (camminate, nuoto, stretching, ballo non acrobatico ecc.), dormire e riposare il più possibile nella posizione ideale (pancia in su con leggera flessione della gamba sulla coscia e della coscia sull'addome), evitare forme di calore eccessivo, prolungato e diretto sugli arti inferiori (radiatori, fornelli, macchinari industriali ecc.) mentre riguardo al sole esso non è controindicato purchè preso non nelle ore più calde e curandosi di bagnarsi spesso gli arti inferiori (non è il sole a far male ma l'eccessivo calore ad esso associato), adottare una alimentazione sana eliminando stitichezza e l'eccesso di sostanze che creano vasocostrizione (caffè, fumo ecc.).
Riguardo la prevenzione, che deve diventare sempre e comunque l'obiettivo primario da ricercare, dei disturbi circolatori è consigliabile:
evitare di stare in piedi fermi per lunghi periodi di tempo (se si è obbligati a farlo per questioni professionali, alzarsi spesso sulle punte dei piedi per attivare la pompa muscolare del polpaccio),
intervallare camminate di almeno 5 min a periodi in cui si sta seduti o in piedi per lungo tempo e, in generale, camminare più a lungo possibile (meglio se su terreni naturali ovvero sconnessi),
usare scarpe comode con all'interno un plantare ergonomico e, se necessario, abbinare un bite (ortotico) nell'ambito di un programma di rieducazione posturale, in modo da correggere postura e deambulazione, verificare ed eventualmente correggere la propria modalità di respirazione, evitare sport e attività che aumentano eccessivamente la pressione addominale (sollevamento pesi) e con troppi salti e saltelli ossia che fanno rimbalzare la colonna di sangue sulle valvole venose (corsa prolungata, pallavolo, pallacanestro, aerobica, acquagym ecc.) in quanto a lungo andare sono in grado danneggiarle, preferire attività fisiche moderate "morbide" (camminate, nuoto, stretching, ballo non acrobatico ecc.), dormire e riposare il più possibile nella posizione ideale (pancia in su con leggera flessione della gamba sulla coscia e della coscia sull'addome), evitare forme di calore eccessivo, prolungato e diretto sugli arti inferiori (radiatori, fornelli, macchinari industriali ecc.) mentre riguardo al sole esso non è controindicato purchè preso non nelle ore più calde e curandosi di bagnarsi spesso gli arti inferiori (non è il sole a far male ma l'eccessivo calore ad esso associato), adottare una alimentazione sana eliminando stitichezza e l'eccesso di sostanze che creano vasocostrizione (caffè, fumo ecc.).
Funzione fondamentale del sangue è assicurare le connessioni metaboliche fra i vari organi e tessuti: distribuisce le sostanze nutritive in tutte le cellule del corpo, asporta le sostanze di scarto (cataboliti), trasporta i gas respiratori (ossigeno e anidride carbonica), le cellule e le molecole preposte alla difesa dell’organismo (sistema immunitario), ormoni, enzimi, elettroliti. Una delle proprietà più importanti del sangue è inoltre la sua capacità di coagularsi al di fuori dell’organismo.
Il sangue è formato da una parte liquida, plasma, e da una parte corpuscolare, costituita da cellule o frammenti di cellule.
- Il plasma è un liquido giallastro composto principalmente da acqua in cui si trovano disciolte piccole quantità di varie proteine, enzimi e aminoacidi, sostanze inorganiche (sodio, potassio, cloruro, carbonato e bicarbonato di calcio ecc.), zuccheri, ormoni, acidi grassi e lipidi, gas, prodotti di scarto (cataboliti quali urea, creatinina ecc.).
Le numerose famiglie delle proteine plasmatiche svolgono svariate funzioni: la più rappresentata è l’albumina, la cui funzione principale è il mantenimento della pressione osmotica del sangue (e quindi il controllo della sua diffusione attraverso le pareti dei vasi) nonchèil trasposto di acidi grassi liberi, ormoni liposolubili ecc., il fibrinogeno e la protrombina, che prendono parte al processo di coagulazione del sangue, le agglutinine, che provocano l'agglutinazione tra campioni di sangue di gruppi diversi e sono responsabili dello shock anafilattico, le immunoglobuline, tra cui gli anticorpi, che assicurano l’immunità contro molte malattie, altre sono deputate al trasporto di vari nutrienti e cofattori enzimantici (fra cui anche metalli quali il rame e il ferro) e di ormoni. Sottraendo al plasma le componenti proteiche attive nella coagulazione (fibrina e il suo precursore fibrinogeno) si ottiene il siero che risulta così di consistenza ancor più fluida. - La componente corpuscolata è costituita dai cosìddetti elementi figurati:
- Globuli rossi o eritrociti o emazie, costituiscono ca. il 99% delle cellule del sangue (4.2-6 milioni per mm cubo), hanno forma di dischi biconcavi molto deformabili con diametro di 6,5-8 micron (millesimi di mm) e uno spessore di 2 micron. Tale forma consente una buona superficie di scambio. Compito principale degli eritrociti è infatti il trasporto di ossigeno (O2) dai polmoni a tutte le cellule. Ciò avviene grazie alla cospicua presenza di emoglobina (Hb), una proteina globulare solubile coniugata che conferisce al sangue arterioso il suo caratteristico colore rosso dovuto al pigmento (eme) contenente ferro, che possiede la capacità di legare ossigeno formando ossiemoglobina (HbO2), e reversibilmente di cederlo, quando la tensione di ossigeno è bassa (come nei tessuti del corpo, respirazione cellulare), variando colore in rosso-bluastro, legando l’anidride carbonica che poi trasporta, nei vasi venosi, fino al cuore e poi, tramite l'arteria polmonare, agli alveoli polmonari, dove la libera nell’aria eliminata durante la respirazione, ricaricandosi così di ossigeno.
Negli esseri umani e nella maggior parte degli altri mammiferi, un eritrocita maturo non possiede il nucleo (unici elementi dell'organismo insieme alle piastrine) anche se in alcune patologie caratterizzate da una rapida produzione di eritrociti (come nelle emorragie croniche) alcuni di essi conservano parte del nucleo originale e prendono il nome di reticolociti (sostanzialmente un eritrocita è una cellula specializzata composta da membrana plasmatica, citoscheletro ed emoglobina). Non possedendo il nucleo, i globuli rossi non sono in grado di replicarsi e di produrre proteine. L'eritrocita si forma nel midollo osseo e la sua vita media, una volta immesso in circolo, è di ca. 4 mesi (115-120 gg) dopodichè viene fagocitato dai macrofagi (eritrocateresi) sopratutto a livello della milza. - Globuli bianchi o leucociti (corpuscoli bianchi del sangue) sono i responsabili delle difese immunitarie dell'uomo. I leucociti sono circa 1000 volte meno numerosi dei globuli rossi (4.000-10.000 per mm cubo) e si dividono in granulociti, dotati di nuclei multilobati (neutrofili, eosinofili e basofili) e agranulociti, dotati di nuclei tondeggianti (monociti, macrofagi e linfociti).
I leuccociti si formano nel midollo osseo e hanno vita breve (i macrofagi derivano dai monociti, i linfociti T maturano nel timo). - Piastrine o trombociti, sono piccoli derivati cellulari tondeggianti, come gli eritrociti privi di nucleo, di diametro pari a circa un terzo di quello degli eritrociti, che svolgono un ruolo essenziale nei processi di emostasi (impediscono la perdita di sangue dopo una lesione). La prima fase del blocco di un'emorraggia (emostasi primaria) è infatti affidata alle piastrine che aderiscono alle pareti dei vasi sanguigni nella sede di una lesione, così da riempirne la superficie (trombo bianco), e liberano sostanze coagulanti e vasoattive preparando il terreno per l'emostasi secondaria (coagulazione sanguinea con formazione del reticolo di fibrina).
Le piastrine sono prodotte nel midollo osseo, sono presenti in un valore numerico di 200.000-300.000 per mm cubo e hanno una vita media di circa 10 giorni. Il 20-30% di tutte le piastrine risiede nella milza. .
- Globuli rossi o eritrociti o emazie, costituiscono ca. il 99% delle cellule del sangue (4.2-6 milioni per mm cubo), hanno forma di dischi biconcavi molto deformabili con diametro di 6,5-8 micron (millesimi di mm) e uno spessore di 2 micron. Tale forma consente una buona superficie di scambio. Compito principale degli eritrociti è infatti il trasporto di ossigeno (O2) dai polmoni a tutte le cellule. Ciò avviene grazie alla cospicua presenza di emoglobina (Hb), una proteina globulare solubile coniugata che conferisce al sangue arterioso il suo caratteristico colore rosso dovuto al pigmento (eme) contenente ferro, che possiede la capacità di legare ossigeno formando ossiemoglobina (HbO2), e reversibilmente di cederlo, quando la tensione di ossigeno è bassa (come nei tessuti del corpo, respirazione cellulare), variando colore in rosso-bluastro, legando l’anidride carbonica che poi trasporta, nei vasi venosi, fino al cuore e poi, tramite l'arteria polmonare, agli alveoli polmonari, dove la libera nell’aria eliminata durante la respirazione, ricaricandosi così di ossigeno.
La valutazione dei valori dei parametri sanguinei viene comunemente effettuata mediante l’analisi del sangue su un campione prelevato da una vena del braccio.
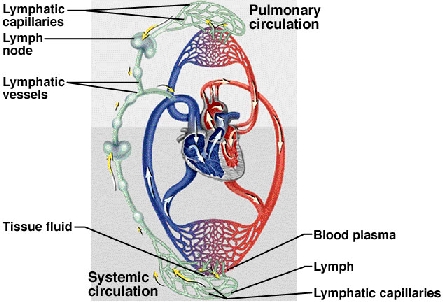 Il sistema linfatico è una complessa rete composta da vasi linfatici e linfonodi.
Il sistema linfatico è una complessa rete composta da vasi linfatici e linfonodi.
I vasi linfatici hanno origine tra le cellule dei tessuti connettivi interstiziali con capillari ricoperti da endotelio molto permeabili. I capillari linfatici sono a fondo cieco e si trovano distribuiti in tutto il corpo tranne che nel sistema nervoso centrale. I capillari linfatici e la matrice extracellulare, da cui essi prendono origine, sono dotati di pressione negativa (a differenza da tutti gli altri tessuti e liquidi), ciò facilita il drenaggio dei liquidi interstiziali in eccesso (linfa) prevenendo gli edemi. I capillari linfatici confluiscono in vasi sempre più grossi fino a tornare, a livello della base del collo, nel corrente sanguineo. La linfa della metà inferiore del corpo e dell'intestino confluisice nella cisterna del chilo (detta anche cisterna di Pequet) che è la struttura anatomica, situata anteriormente al tratto di colonna vertebrale lombare (generalmente a livello della prima e seconda vertebra lombare alla destra dell'aorta addominale), che funge da centro di raccolta della linfa. Da qui il dotto toracico (il più importante vaso linfatico) attraversa il diaframma entrando nella cavità toracica fino a far confluire la linfa nel torrente sanguineo a livello dell'angolo formato tra la vena succlavia sinistra e la vena giugulare interna sinistra (arco venoso). Capo, collo e arto superiore destro portano invece la linfa sempre nella regione della base del collo, punto di confluenza tra vena succlavia e vena giugulare interna destra, tramite il dotto linfatico destro.
Alla confluenza di più vasi linfatici si trova il linfonodo.
I vasi linfatici possiedono, oltre all'endotelio, un sottile strato di muscolatura liscia e valvole (a 0,5-2 cm una dall'altra) simili e in misura ancora maggiore a quelle presenti nei vasi venosi che consentono un flusso unidirezionale.
La linfa viene da molti autori considerata, al pari sangue, un tessuto connettivo fluido. Essa è presente negli spazi intercellulari (linfa interstiziale), tramite filtrazione del sangue che scorre a livello dei capillari sanguinei, dove diffonde attraverso i tessuti bagnando tutte le cellule assumendo un fondamentale ruolo di scambio sangue-cellule di sostanze (nutritive, di scarto, difensive, gas), e all’interno dei vasi linfatici (linfa vascolare), grazie al drenaggio dei capillari linfatici, da dove rientra nel circolo sanguineo. Poichè solo lo 0,5% del contenuto ematico sia drenato dai vasi linfatici, giornalmente si riversano dal dotto toracico al torrente sanguineo 2-4 litri di linfa.
La linfa ha un aspetto chiaro limpido o leggermente torbido per la presenza di linfociti i sospensione. La sua costituzione generale è simile a quella del sangue:
- parte liquida (plasma) costituita da acqua, elettroliti e che si differenzia da quella del sangue per una minor quantità di proteine e una maggior quantità di grassi.
- parte corpuscolata formata da globuli bianchi (leucociti), in gran parte linfociti (non sono presenti i globuli rossi).
A causa degli scambi che avvengono con le cellule, la linfa presenta locali variazioni della composizione così, ad esempio, di sostanze lipidiche è ricca sopratutuo la linfa proveniente dall'intestino (chilolinfa) durante la digestione. Infatti sia il colesterolo che gli acidi grassi a lunga catena (con più di 12 atomi di carbonio) introdotti con gli alimenti, una volta assorbiti dalla mucosa intestinale, vengono in gran parte trasportati dal sistema linfatico sottoforma di lipoproteine (chilomicroni). Inoltre nella linfa si riversano le proteine passate dai capillari arteriosi allo spazio intercellulare (un accumulo di esse ostruirebbe il passaggio nutritivo conducendo l'organismo alla morte nel giro di un giorno).
Lo spostamento della linfa all’interno dei vasi linfatici avviene in parte grazie all'attività della muscolatura liscia delle pareti presente nei vasi linfatici, delle valvole unidirezionali e della pulsazione dei vasi sanguigni, in parte tramite i movimenti delle diverse parti del corpo, l'azione di compressione meccanica, in particolare muscolare, e l'attività di compressione e aspirazione del diaframma durante la respirazione. Così come il flusso venoso, la postura statica e dinamica svolge un ruolo di primo piano così come la prevenzione.
La linfa quindi "bagna, lava, nutre e difende" i tessuti e il sistema linfatico è un importante componente del sistema immunitario, rimuove i fluidi e le proteine in eccesso dai tessuti riportandoli nel circolo sanguigno, e assorbe e trasporta i grassi dai villi intestinali verso il sistema circolatorio.
il linfedema (linfoedema) definisce una sindrome da accumulo extravasale di linfa per eccesso di produzione linfatica (il sistema linfatico drena normalmente 2-4 litri di linfa al giorno mentre, in situazioni anomale, la quantità di linfa prodotta può raggiungere 30 litri/giorno) e/o ostruzione del deflusso linfatico. La sua diffusione avviene soprattutto negli arti (in genere solo in uno dei due). Il linfedema si classifica in primario (congenito o acquisito) ossia conseguenza di una displasia linfatica congenita (agenesia, ipoplasia, iperplasia, fibrosi, linfangiomatosi, amartomatosi, insufficienza valvolare) o secondario ossia dovuto a una una lesione dei vasi linfatici e/o dei linfonodi, per ostruzione, compressione o rimozione, o un eccessivo carico linfatico: le cause dei linfoedemi secondari possono esse: obliterazione anatomica a seguito di trauma o intervento chirurgico radicale, evento tumorale, parassitario/infettivo (es. lingangiti), infiammatorio o post-radioterapia, patologie osteoarticolari o del sistema venoso in stadio avanzato. I linfedemi (linfoedemi) primari sono ulteriormente distinti in connatali, cioè presenti già alla nascita (sindrome di Nenne – Milroy;), precoci, se compaiono prima dei 35 anni, o tardivi (sindrome di Meige), se si manifestano dopo i 35 anni.
Il linfedema congenito (linfedema ereditario di tipo I o malattia di Nenne – Milroy) si caratterizza per una insorgenza nell'infanzia di edema agli arti inferiori (di solito bilaterale) associato a ricorrenti episodi di cellulite, alterazioni delle unghie dei piedi, papillomatosi e idrocele. E' causato da una mutazione del gene FLT4 riferentesi al recettore 3 del fattore di crescita vascolare endoteliale (VEGFR3).
Il linfedema precoce è un’alterazione rara che appare nelle donne nella pubertà e potrebbe essere provocato da un ritardo di sviluppo dei vasi della pelvi rispetto agli organi sessuali interni.
Il linfedema sporadico è il più frequente nel sesso femminile e si manifesta all'età di cira 17 anni.
Importante è la distinzione tra il linfedema tipo distale (ad es. l'edema del dorso del piede, tipico del linfedema sporadico, sale lentamente verso la gamba e per 1/8 soggetti anche nella coscia) e quello prossimale (prevalente nelle forme congenite e tumorali). E’ inoltre possibile valutare la gravità del linfedema in base della differenza volumetrica tra i due arti, definendola minima se inferiore al 20%, moderata se nell'intervallo 20%-40% e grave se superiore al 40%.
Il decorso del linfedema, sia primario che secondario, è caratterizzato da stadi con una progressione diversa per ogni soggetto:
- I° Stadio) Può avere inizio con un periodi latenza (assenza di sintomi clinici e l'alterazione del sistema linfatico è accertabile solo con esami strumentali) per poi manifestarsi come lieve edema molle che regredisce totalmente o parzialmente durante la notte o con gli arti inferiori sopraelevati (posizione declive). I segni clinici tipici sono l’edema sul dorso del piede e l’accentuazione delle pieghe cutanee naturali in corrispondenza delle articolazioni metatarsofalangee (segno di Stemmer). i sintomi possono essere sfumati e confusi con altre patologie: crampi saltuari, specie notturni, formicolio, talora prurito.
- II° Stadio) Il linfedema si manifesta come tumazione dura, ossia esercitando una pressione con le dita non si forma alcuna depressione (o fovea), non presenta alcuna tendenza alla regressione ed è ingravescente (se non adeguatamente curato può col tempo dar luogo a fibrosi). I sintomi (pesantezza, formicolio, crampi, prurito) divengono sempre più persistenti specie di sera. La superficie cutanea è secca e ipercheratosica e di colore grigiastro.
- III° Stadio) Fibrolinfedema, arto a "colonna" con sottocute indurito e disturbi trofici (pachidermite sclero-indurativa e verrucosi linfostatica). L'organismo reagisce al ristagno persistente di liquido interstiziale ad alto contenuto in proteine e cataboliti formando fibroblasti che producono una fibrosi del tessuto (fibromatosi). E' questo uno stadio di difficile e improbabile risoluzione. L'espressione più grave di questo stadio è definita elefantiasi. Questo stadio non va confuso col lipoedema (lipedema).
La differenziazione fra linfedema primario e secondario può essere difficile senza i risultati dell’analisi istologica e linfografica. In alcuni casi la presenza di condizioni sovrapposte e associate quali obesità, insufficienza venosa, infezioni, insufficienza cardiaca congestizia, ipertensione arteriosa e patologie cerebro-vascolari, possono complicare il quadro clinico e influenzare l’iter terapeutico.
La terapia è relativamente semplice per i primi due stadi, difficile per il terzo. E' importante intervenire tempestivamente per ridurre l'edema al fine di evitare le fasi peggiorative, specie nei soggetti che presentano familiarità al linfedema. I consigli e trattamenti utili per l’insufficienza venosa, sono indispensabili anche nella terapia del linfedema. Linfodrenaggio manuale (da eseguirsi in modo non vigoroso per evitare possibili danni alle strutture linfatico-linfonodali), pressoterapia, tutore elastico (calza, bracciale o bendaggio multistrato), utilizzo di plantari ergonomici personalizzati e rieducazione posturale, alimentazione e attività fisica adeguata. Nello stadio fibroedematoso si possono associare la terapia del calore (es. Tecarterapia® (Human Tecar®)), la mesoterapia, farmaci specifici. Il trattamento chirurgico va eventualmente riservato ai casi estremi.
Il microcircolo si compone di una fitta rete di piccoli vasi sanguigni (dimensioni inferiori a 100 µm), ubiquitaria nel nostro corpo, costituita da cellule endoteliali e cellule circolanti (eritrociti, leucociti, piastrine). Il microcircolo (microcircolazione) rappresenta l’unica stazione di scambio, tra sangue e tessuti, e di regolazione emodinamica. Questi microvasi infatti oltre a essere in grado di cedere ossigeno e di eseguire fini scambi trofico-metabolici, regolano il flusso nei distretti più periferici tramite una regolazione autonoma. I rapporti con il tessuto circostante sono talmente intimi da definirli unità microvascolotessutale (unità microvasali-tissutali); la stretta correlazione con la matrice extracellulare è più che evidente. E' dalla "periferia" che iniziano le vasculopatie. Nei casi di alterazione del microcircolo (microangiopatie), di norma a causa dell'aumentata permeabilità vascolare, si formano micro-emorragie che possono condurre alla distruzione del capillare. Le patologie già dimostrate in grado di danneggiare il microcircolo sono varie, tra queste il diabete mellito, l'ipertensione arteriosa e i disordini endocrini.
La flebite è un'infiammazione della parete venosa che colpisce soprattutto le vene superficiali (flebite superficiale), in particolare, degli arti inferiori. Se all'infiammazione è associata la presenza di un coagulo di sangue (trombo), in grado di ostruire il vaso, si definisce tromboflebite. In alcuni casi il trombo si forma in grossi vasi profondi (perlopiù di arto inferiore e anca); si parla in tal caso di trombosi venosa profonda (TVP). Il coagulo può staccarsi e viaggiare lungo i vasi con conseguenze talvolta molto gravi.
La zona interessata dalla flebite si presenta gonfia, calda, arrossata e dolorante. Le vene superficiali appaiono indurite. In caso di trombosi venose profonde la componente infiammatoria e sintomi possono risultare meno evidenti.
Le flebiti superficiali sono spesso causate da traumi o infezioni spesso in soggetti con vene varicose. Le tromboflebiti possono derivare da lunga permanenza in posizione seduta o patologie che alterano la coagulazione. Le trombosi venose profonde sono spesso causate da gravi traumi come fratture e interventi chirurgici. La trombofilia rappresenta una tendenza genetica alla formazione di trombi. Farmaci anticolagulanti vengono utilizzati sia in ambito terapeutico che preventivo nei soggetti ad alto rischio di trombosi.
Le telangiectasie o teleangiectasie (comunemente definite "capillari rotti") rappresentano una dilatazione delle venule dell'ultimo strato cutaneo dovuta ad un aumento di pressione locale e/o ad debolezza della parete venosa. Di norma è presente inferiormente una vena più grande (vena "nutrice" o reticolare) disfunzionale che causa l'aumento di pressione. Le venule maggiormete dilatate e di maggior calibro appaiono generalmente di colore blu, quelle più sottili di colore rosso. Sono di norma presenti simmetricamente (isolate, radunate a stella o grappoli) su entrambe gli arti inferiori. Telangiectasie e vene varicose possono presentarsi insieme e avere causa comune; ad es. possono derivare da un mal funzionamento dì vene più grosse (safena) o delle vene profonde. Telangiectasie sono inoltre presenti in caso di lipedema (lipoedema).

